elektrokardiogram
Den elektro ( EKG ) (i gamle greske καρδία Kardia , tysk 'hjerte' , og γράμμα Gramma , tysk 'skrevet' ) er innspillingen av summen av de elektriske aktiviteter av alle hjertemuskelfibre ved hjelp av en elektro (også kalt EKG-enhet ) . Opptaksprosessen kalles elektrokardiografi . Elektrokardiogrammet er også kjent som hjertespenningskurven på tysk, og det kalles noen ganger også hjerteskriving .
Hver sammentrekning av hjertemuskelen innledes med en elektrisk eksitasjon, som normalt kommer fra sinusknuten . Den løper til de andre hjertemuskelcellene via hjertets eget elektriske ledningssystem som består av spesialiserte hjertemuskulaturceller. Disse elektriske spenningsendringene i hjertet kan måles på overflaten av kroppen og registreres over tid. Resultatet er et tilbakevendende bilde av den elektriske hjertehandlingen. EKG kan brukes til å komme med en rekke uttalelser om egenskapene og helsen til hjertet. Det skal bemerkes at overflate-EKG bare viser den elektriske aktiviteten til hjertemuskelen, men ikke gjenspeiler den faktiske utkastingsytelsen . Vanligvis blir EKG evaluert av stadig mer pålitelige dataprogrammer , noe som imidlertid ikke gjør det unødvendig for legen å evaluere opptaket på papir eller på skjermen .
historie
I 1843 innså Carlo Matteucci gjennom eksperimenter på duehjerter at hjertets aktivitet er basert på elektriske prosesser. I 1882 gjennomførte fysiologen Augustus Desiré Waller en EKG på hunden sin Jimmy for første gang ved å dyppe de fire potene i ledende natriumkloridoppløsning . I 1887 var han i stand til å registrere hjertestrømmer for første gang ved hjelp av et kapillærelektrometer .
Instrumentene ble betydelig forbedret i 1903 av Willem Einthoven , som, basert på sin strenggalvanometer, som han utviklet fra 1895, utviklet EKG til en nyttig diagnostisk metode og introduserte den i klinikken. Terminologien han introduserte brukes fortsatt i dag. Han ønsket i utgangspunktet å standardisere på en enkelt ledning der pasienten dypper begge armene i separate løsninger (Einthoven I). Siden det ikke var nok, fører det andre lemmet Einthoven II (høyre arm - venstre ben) og III (venstre arm - venstre ben) og senere leder Wilson på brystveggen (etter Frank Norman Wilson , 1934) og Goldberger leder ( ifølge Emanuel Goldberger , 1942), som er forklart nedenfor.
Bruk
EKG er en smertefri, ikke-invasiv (ikke-invasiv) undersøkelsesmetode som kan gjentas når som helst og utføres nesten hvor som helst.
Hjertefrekvens , hjerterytme og posisjonstype ( elektrisk hjerteakse , se Cabrera sirkel ) kan bestemmes fra EKG og den elektriske aktiviteten til aurikler og ventrikler kan avleses. Den EKG er like uunnværlig for diagnostisering av hjertearytmier så som ekstraslag ( ekstrasystoler ) og forstyrrelser i lednings og forplantning av eksitasjon (f.eks bunt grenblokk og AV-blokkering ) som det er for detektering av myokardial iskemi eller et hjerteinfarkt . Forstyrrelser i regresjon av eksitasjon ( repolarisering ) kan føre til såkalte endringer i kammerenden (endringer i ST-segmentet eller T-bølgen). Aktiviteten til en pacemaker vises som en veldig smal, vertikal linje (pigg) .
EKG kan også referere til en fortykning av hjerteveggen ( hypertrofi av myokardiet ), en unormal belastning av høyre eller venstre hjerte, betennelse i perikardiet ( perikarditt ) eller hjertemuskelen ( myokarditt ) og forstyrrelser i elektrolyttforstyrrelser og bivirkninger .
Når det gjelder de fleste diagnoser, gir EKG bare informasjon og må ikke vurderes uavhengig av det kliniske bildet (f.eks. Hjerteinfarkt, tegn på hypertrofi, myokarditt). Bare i tilfelle forstyrrelser i hjerterytmen eller gjennomføring av eksitasjon kan en klar diagnose stilles fra EKG alene.
Fysiske grunnleggende
Hjertemuskelceller har et negativt membranpotensial i hviletilstand (som alle celler) , dvs. H. utsiden av membranen er positivt ladet mens innsiden er negativt ladet. Når det gjelder elektrisk eksiterte celler, er det omvendt, her er det ekstracellulære rommet negativt ladet. EKG måler spenninger på kroppsoverflaten som skyldes ladningsfordelingen i det ekstracellulære rommet; intracellulære ladninger registreres ikke. En ekstracellulær spenningsmåling mellom to punkter over plasmamembranen i en hjertemuskulær celle vil bare resultere i en elektrisk spenning som er ulik null hvis membranen er depolarisert på nøyaktig en av de to elektrodene , fordi det ikke er noen potensiell forskjell mellom positiv og positiv eller negativ og negativ .
For å forenkle den matematiske beskrivelsen, bør ladningsfordelingen i denne lille delen av hjertemuskelen idealiseres til den elektriske dipolen . Hele den negative ladningen antas å være konsentrert på ett punkt på den eksiterte membranseksjonen, mens hele den positive ladningen tilskrives den ikke-eksiterte delen på samme måte. Avstanden vektoren d fra den negative til den positive ladning multiplisert med ladningen q er da lik det elektriske dipolmoment vektor p :
Ligningen gjelder det elektriske potensialet i en dipol i avstander r som langt overstiger avstanden mellom ladningene
- .
Spenningen eksisterer derfor mellom punktene A og B, som er i samme avstand r fra sentrum av dipolen (vektorene til de to punktene kan fortsatt variere)
- .
Dannelsen av skalarproduktet
kan forstås som projeksjonen av vektoren p på den rette linjen gjennom A og B. Siden alle andre størrelser er konstante over tid, er det avgjørende funnet for å forstå EKG at den målte spenningen er proporsjonal med den projiserte delen av dipolmomentet:
Med tanke på hele hjertet må selvfølgelig mange av disse dipolmomentene tas i betraktning, men forholdene som er beskrevet gjelder fremdeles når p av summen av alle dipolmomentene P erstattes. I stedet for punktene A og B brukes ledninger i utøvelsen av EKG, hvis tilsvarende vektorer kan leses i Cabrera-sirkelen . For eksempel inkluderer bly I, målt mellom høyre og venstre arm, en vektor som peker horisontalt mot venstre.
Omvendt kan vektoren til det summerte dipolmomentet også beregnes ut fra målte spenninger . Dette krever minst tre derivater hvis vektorer er lineært uavhengige , dvs. ikke alle ligger i ett plan. Den resulterende representasjonen av EKG med en pil som roterer over tid i 3D-rom og variabel i lengde kalles en vektor EKG.
arter

Hvilende EKG
Normalt hvilende EKG lages vanligvis mens du ligger nede. Siden det bare tar noen sekunder, kan det også gjøres bra i krisesituasjoner. Som en grunnleggende kardiologisk undersøkelse er det den varianten med størst informasjonsverdi. Bare intermitterende hjertearytmier (f.eks. Ekstrasystoler, salvos, nattpauser) kan ikke registreres.
Langsiktig EKG
For å registrere langtids-EKG (syn.: Holter Monitor eller Holter for kort ; oppkalt etter oppfinneren Norman Jefferis Holter ), bærer pasienten vanligvis en bærbar EKG-enhet i 24, noen ganger 48 eller 72 timer. Vanligvis blir to eller tre kanaler kontinuerlig avledet. Den brukes primært til rytmediagnose og svarer på spørsmålene om en sinusrytme er tilstede gjennomgående og om denne er variabel i henhold til den fysiske belastningen, om det er pauser eller bradykardier (f.eks. Midlertidig sinusbradykardi ved syk sinussyndrom, AV-blokkeringer, bradykardisk atriell fibrillering), eller kan brukes til å oppdage ondartede hjerterytmeforstyrrelser (f.eks. ventrikulære salvoer eller ventrikulære takykardier). - Dette skal skilles fra hendelsesopptakeren , som slås på og av av pasienten under visse hendelser. Han lagrer dataene. Som med Holter, sitter elektrodene fast i huden i flere dager; Det er også implanterbare hendelsesopptakere som kan være på plass i flere år og avleses via magnetiske spoler.
Tren EKG
I ergometri blir pasienten vanligvis stresset på en definert måte i samsvar med WHO- ordningen. Dette brukes til å bestemme maksimalt treningsnivå, samt økning i blodtrykk og hjertefrekvens under trening. Videre kan treningsinduserte hjerterytmeforstyrrelser så vel som opphissende regresjonsforstyrrelser provoseres og dokumenteres. Stress-EKG skal avbrytes dersom blodtrykket stiger for høyt, hvis det ikke er noen stigning eller fall i blodtrykket, hvis det er angina pectoris , dersom pasienten er vanligvis oppbrukt ( svimmelhet , kortpustethet , smerter i bena, etc .) og hvis maksimal hjertefrekvens er nådd ( tommelfingerregel for beregning: [220 minus alder i år] per minutt). Blodtrykk og hjertefrekvens bør også måles under en gjenopprettingsfase.
Foster EKG
Fostrets elektrokardiogram er en metode som sjelden brukes i prenatal diagnose for prenatal analyse av barnets hjerteaktivitet. Etter brudd på blæren kan EKG registreres direkte fra fostrets hodebunn via spesielle elektroder eller indirekte via bukveggen eller endetarmen til den gravide kvinnen.
Telemetri
En telemetri (kort melding) er et overvåkingsanlegg på sykehuset. I likhet med den langsiktige EKG har den ambulerende pasienten med seg en mobil enhet som ikke tar opp EKG, men sender den til en datamaskin via radio. Dataene vises kontinuerlig der og analyseres automatisk. I henhold til justerbare spesifikasjoner (alarmgrenser) varsler datamaskinen personalet akustisk og visuelt. - Svømmetelemetri (også kalt vanntelemetri), for eksempel, må skilles fra dette. Her lagres hjertehandlingene diskontinuerlig, som med Holter-skjermen, eller sendes kontinuerlig til en sentral enhet, som med telemetri.
Observere
I likhet med telemetri overvåker en monitor en pasient som ligger på sykehuset. I motsetning til Tele registrerer denne enheten ikke bare EKG, men også en rekke andre parametere (blodtrykk, oksygenmetning, kroppstemperatur og mange flere). Prosessen kalles overvåking .
Implanterbar hjerteovervåker
Den implanterbare hjertemonitoren ( innsettbar hjerteovervåker eller implanterbar sløyfeopptaker , ILR) er en EKG-enhet som overvåker hjerterytmen 24 timer i døgnet i opptil tre år og registrerer uregelmessigheter. Det lagrede EKG kan gi informasjon om besvimelse har en hjertesak. Hjertemonitoren er på størrelse med en USB-pinne og skyves gjennom et lite snitt under huden under rutinemessig kirurgi under lokalbedøvelse.
Intracardiac EKG (kartlegging)
Som en del av en elektrofysiologisk undersøkelse (forkortet EPU) registreres et intrakardielt EKG ved hjelp av elektroder, som vanligvis føres frem til hjertet via venøs tilgang (lysken eller armen). Det brukes til å presisere differensiering av hjertearytmier. Dette gjør det mulig for sensor å skape et presist elektrisk bilde av hjertet. Dette skaper et slags kart over hjertet.
Esophageal EKG
Filtrerte bipolare transesofageale elektrokardiografiske opptak på nivået av venstre ventrikkel kan brukes i hjerte-resynkroniseringsbehandling for å vise forsinkelser på interventrikulær ledning. Transesophageal ledninger på nivået av midterste venstre atrium er nyttige for differensialdiagnose av arytmier. Med bærere av atriale pacemakere og defibrillatorer kan de brukes til å bestemme interatrielle ledningstider, som kan brukes som grunnlag for en individuell optimalisering av hemodynamiske pacemakerparametere (AV-intervaller).
Smarttelefon / smartklokke-EKG
Et enkeltkanals elektrokardiogram blir registrert via en sensor i et smarttelefonveske eller en smartklokke og overført til programvare. EKG-rytmen vises, og programvaren oppdager atrieflimmer og normal sinusrytme. Slike systemer er ment for bruk av medisinsk fagpersonell, pasienter med kjent eller mistenkt hjertesykdom og interesserte lekfolk. Påvisningsnøyaktigheten for atrieflimmer er høy.
Derivater
Elektriske spenninger måles alltid mellom to punkter, som i medisin kalles dissipasjonspunkter . Elektroder sitter fast på huden på disse punktene og er koblet til EKG-enheten via elektriske målekabler. De målte elektriske potensialene kalles derivater .
polaritet
Det skilles mellom bipolare og unipolare ledere:
- Med bipolare ledninger registreres spenningen mellom to like punkter på kroppsoverflaten.
- Når det gjelder unipolære ledninger, skjer målingen mellom en annen og en likegyldig (nesten konstant potensial) referanseelektrode (som enten implementeres over et stort område eller er opprettet ved å beregne en gjennomsnitt av flere elektrodespenninger). Siden det praktisk talt ikke er noe nullpotensial, kalles det ofte semi-unipolar.
Definerte derivater
I kardiologi er det forskjellige avtaler om hvor på kroppen man skal utlede de tidsmessig variable spenningene i hjertet.
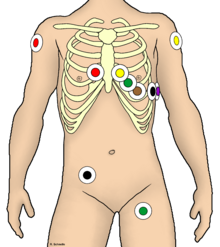
- Med Einthovens bipolare ledning måles endringen i elektrisk potensial ved hjelp av tre elektroder, som vanligvis limes i henhold til trafikklysskjemaet : høyre arm: rød, venstre arm: gul, venstre ben: grønn. Potensialene blir målt
- Einthoven I (høyre arm - venstre arm),
- Einthoven II (høyre arm - venstre ben) og
- Einthoven III (venstre arm - venstre ben).
- Med den unipolare ledningen ifølge Goldberger , er de tre elektrodene plassert på de samme kroppsdelene. Potensialene måles mellom to ledningspunkter som er koblet sammen som en likegyldig elektrode og den tredje, den forskjellige elektroden. Det overgir seg
- aVR (forsterket spenning til høyre) som potensial mot elektroden på høyre arm,
- aVL (forsterket spenning igjen) som potensial mot elektroden på venstre arm og
- aVF (forsterket spenningsfot) som potensial mot elektroden på venstre ben.
-
Wilson unipolare brystveggledninger bruker seks eller ni elektroder.
- Elektrode V1 er plassert i 4. interkostalrom (ICR) (under 4. ribbe ) til høyre for brystbenet ,
- V2 i 4. interkostalrom på venstre brystmargin.
- V4 er i 5. ICR i venstre medioclavicular linje, dvs. halvveis langs kragebenet ,
- V3 ligger mellom V2 og V4 (på 5. venstre ribbe).
- V5 og V6 er hver limt på nivået av V4 (uavhengig av interkostalrommet, illustrasjonen "Brystvegg fører i følge Wilson" viser ikke dette nøyaktig), V5 på fremre del og V6 på midtre venstre aksillærlinje .
- Disse ledningene kan suppleres med ledere V7 - V9, som også alle er plassert i det 5. venstre interkostalområdet. V7 ligger i bakre aksillærlinje, V8 i skulderlinje og V9 i paravertebral linje.
Spenningen mot de sammenkoblede elektrodene ifølge Goldberger (unipolar) måles av et motstandsnettverk, som dermed blir en likegyldig elektrode. Disse tilleggsledningene brukes ofte når det er mistanke om høyt bakre infarkt. Ledningene V3R1, 2, 3 til høyre for V3 fungerer også som bevis på et eksklusivt bakre vegginfarkt.
- Ledningen ifølge Nehb er en bipolar ledning i brystveggen, som hovedsakelig brukes til å diagnostisere hjerteinfarkter i bakveggen . For disse ledningene brukes tre ledningspunkter N st (sternal feste av den andre høyre ribben), N ap (5. ICR, venstre medioclavicular linje) og N ax (5. ICR, bakre venstre aksillær linje). Elektrodene limes i følgende rekkefølge: rød, grønn, gul. Denne avledningen viser den lille hjertetrekanten og brukes til å representere endringer i potensialet til hjertets bakvegg. Fra et teknisk synspunkt er det bare en forskyvning av Einthovens avledningspunkter til brystveggen. De tre Nehbs derivatene er
- Nehb D (for dorsal , opprinnelig Nehbs derivat I ): høyre arm - venstre arm
- Nehb A (for fremre , opprinnelig Nehbs derivat II ): høyre arm - venstre ben
- Nehb I (for underordnet , opprinnelig Nehbs derivat III ): venstre arm - venstre ben
- De opprinnelige betegnelsene med romerske tall skal ikke brukes for å unngå forveksling mellom Nehbs derivat I (Romersk 1) og Nehb I ( store bokstaver i for underordnet ).
Denne mengden av forskjellige opptak er nødvendig for å registrere strømmer i forskjellige retninger og dermed endringer i forskjellige områder av hjertemuskelen. Dette brukes til å lokalisere infarkter, ledningsblokker og plasseringstyper (se nedenfor). Brystveggen fører V2-V6 peker mot fremre vegg, I og aVL til sideveggen til venstre ventrikkel og II, III, aVF til den bakre veggen. Høyre ventrikkel er sjelden viktig generelt. I tillegg til standardledninger er det andre ekstra ledninger, for eksempel for å diagnostisere høyre hjertehypertrofi eller en situs inversus med dextrocardia .
Riktig elektrodeposisjon er også viktig under forholdene til preklinisk akuttmedisin. Av forskjellige grunner kan ikke ekstremitetselektrodene festes helt distalt , men heller i det proksimale området av ekstremitetene. For å finne brystveggledninger, er det tilrådelig å kjenne brystvinkelen (Angulus sterni eller Ludovici, mellom håndtaket og brystbenet ), på det nivået som den andre ribben er festet til. Nedenfor er det andre interkostalområdet.
Tiltak for å minimere forstyrrelsesvariabler
- Elektriske interferensfelt:
- Så symmetrisk som mulig (måle kabel- og lederspor nær hverandre og av samme lengde, bruk de samme elektrodene)
- Skjerming av dreneringskabler ( koaksialkabler )
- Galvanisk separasjon av styre- og betjeningsenhet fra (analog) målekrets
- Høy (4. eller 5.) orden båndpassfilter i signalstien for å undertrykke forstyrrende frekvenser
- Øk avstanden mellom forstyrrelseskilden og målearrangementet
- Skjerming av huset og pasienten ved et Faraday-bur
- Magnetiske interferensfelt:
- Vri testledningen
- Avskjerming av målelinjene med ferromagnetisk materiale (stålrør)
- Øk avstanden mellom forstyrrelseskilden og målearrangementet
- Endring i pasientposisjon
- Elektroder:
- Nøyaktig de samme elektrodeimpedansene som mulig
- Minimum elektrodeimpedanser gjennom tidligere avfetting, skalering av huden og store kontaktflater
- Fiksering av elektrodene mot bevegelse (spesielt med EKG-utløst bildebehandling)
- Elektrodekontakttrykk så høyt som det med rimelighet kan oppnås
- Forsterker:
- Høy inngangsmotstand / impedans (> 10 8 ohm), og derfor en bedre nyttesignal i forhold til interferenskomponenten
- Lav inngangskapasitans (f.eks. På grunn av den tilkoblede kabelen) (<2000 pF), ellers vil inngangssignalet bli ødelagt av lavpass-effekten
- Spesialiserte instrumentforsterkere med veldig høy common mode-avvisning
- Å koble pasienten fra det medisinske utstyret og dets faserelaterte koblingsdeler ved hjelp av galvanisk separasjon har fordeler:
- Økning i avvisning av vanlig modus
- Økning i isolasjonsmotstand
- Reduksjon av pasientens lekkasjestrømmer
Nomenklatur og standardverdier
EKG er registrert på grafpapir eller elektronisk. ( Horisontal ) skrivehastighet er vanligvis 25 mm / s eller 50 mm / s og den (vertikale) avbøyningen 10 mm / mV. Ved en tilførselshastighet på 50 mm / s tilsvarer en millimeter, dvs. i skriveretningen, 0,02 s og 0,1 mV i høyden. De fleste enheter sender ut en kalibreringspike før opptak, noe som tilsvarer en avbøyning på 1 mV over 100 ms. Ved normal drift er denne kalibreringsstiften 1 cm høy og 5 mm bred; med en skrivehastighet på 25 mm / s er den derimot bare 2,5 mm bred. Kalibreringsspissen fungerer således som en referanse for følgende avledning og lar kontroll av enhetsfunksjonen ( kalibrering og justering ). I eldre manuelt betjente enheter ble kalibreringspiggene generert ved å trykke på en knapp og bruke en spenning på 1 mV, hvis varighet var irrelevant. Med disse eldre enhetene indikerte gjentatt trykk under EKG-registreringen noen ganger hvilken ledning som var skrevet. De registrerte kurvene ble bare merket etterpå.
Navn og betydning for de enkelte seksjonene:
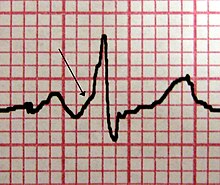
bølger
P-bølge
P-bølgen tilsvarer atriell eksitasjon. Det oppstår vanligvis fra stimulering i sinusknuten . Den elektriske stimulansen sprer seg fra det høye høyre atriumet mot AV-noden. Normal konfigurasjon:
- Justering: stort sett positiv, også negativ i III, aVR og V1, bifasisk i høyre-precordial ledninger
- Varighet: maks. 100 ms
- Amplitude: 0,1-0,3 mV
Hvis den elektriske eksitasjonen ikke oppstår i sinusknutepunktet, men for eksempel forårsaket av et ekstra slag i atriumområdet (supraventrikulær ekstrasystol ), kan konfigurasjonen avvike betydelig fra det ovennevnte. Vanligvis er det også en atypisk PQ-tid .
QRS-kompleks
→ Hovedartikkel: QRS-kompleks .
QRS-komplekset (maks. 100 ms) (uten patologisk endring, verdier opptil 120 ms kan bli funnet i opptil 21% av befolkningen) tilsvarer ventrikulær eksitasjon, med
- Q det første negative utslettet, med
- R er det første positive utslettet og med
- S betegner den negative nedbøyningen etter R-bølgen.
T-bølge
T-bølgen tilsvarer regresjonen av eksitasjon i kamrene. Siden den løper fra hjertets topp til hjertets bunn (og dermed i motsatt retning av ventrikulær eksitasjon) på grunn av forskjellige ledningshastigheter i forskjellige ventrikulære regioner, genererer det et positivt utslett i EKG. Hos barn (unntatt nyfødte) er det vanligvis negativt i brystveggen fører V1, V2 og V3 - og hos 25% av individer i bly III - negativ.
Med hypokalemi flater T-bølgene ut; med hyperkalemi blir de høye og spisse.
U-bølge
U-bølgen er en mulig forekomst etter T-bølgen; det tilsvarer post-svingninger i ventrikulær eksitasjon regresjon, for eksempel i tilfelle av elektrolyttforstyrrelser slik. B. Hypokalemi.
Intervaller
PQ-intervall
PQ-intervall eller PQ-tid (maks. 200 ms): Avstand fra starten av P-bølgen til starten av Q-bølgen, uttrykk for den atrioventrikulære ledningstiden, dvs. tiden mellom begynnelsen av eksitasjon av atriene og ventriklene ( eksitasjon ledningstid). Hvis det ikke var noen Q-bølge, kalles det et PR-intervall (eller PR-tid).
QT-intervall
QT-intervall (eller QT-tid) er avstanden fra begynnelsen av Q-bølgen til slutten av T-bølgen. Den øvre normale grensen er variabel fordi den synker med økende hjertefrekvens. QT-tiden beskriver den totale intraventrikulære eksitasjonsvarigheten. QT-tiden måles som en absolutt QT-tid (standardverdier opp til maksimalt 440 ms) og korrigeres matematisk ved hjelp av hjertefrekvensen.
ST-segment
ST-segmentet er null eller isoelektrisk fordi begge kamrene er fullt oppstemte. Den skal ikke ha heis over 0,2 mV i to tilstøtende ledninger. Utgangspunktet deres definerer også nulllinjen i EKG. Slutten markerer begynnelsen på repolarisering av hjertet. En ST-segmentheving indikerer mangel på oksygen og kan indikere et forestående hjerteinfarkt.
EKG inneholder navnet på den personen som ble undersøkt med dato og klokkeslett. Vanligvis blir også verdiene til hjertefrekvensen og rutene beskrevet ovenfor eller datagenererte diagnoser skrevet ut.
Diagnose
Diagnosen av EKG produsert under en elektrokardiografisk undersøkelse skal utføres i henhold til et fast skjema. En EKG-linjal er nyttig for tolkning .
Tolkningsskjema (eksempel)
rytme
- Sinusrytme: vanlige P-bølger tilstede og P-bølger positive i ledninger II og III
- Ingen P-bølger eller sagtannlignende atriale eksitasjoner
- jevnlig
- smalt kammerkompleks: f.eks. B. atrieflimmer eller AV-nodal reentry takykardi
- bredt kammerkompleks: z. B. Ventrikulær takykardi
- uregelmessig: atrieflimmer
- jevnlig
Frekvens
- Normal 60 til 100 slag / min
- over 100 slag / min → takykardi
- mindre enn 60 slag / min → bradykardi
Forsoning
Overgangen mellom atrium og ventrikkel
- i tilfelle en forlengelse (PQ> 0,2 s) eller svikt i ledninger, snakker man om AV-blokkering
Kammerkompleksets form
- Hvis utvidelsen er over 0,1 s ufullstendig, over 0,12 s fullstendig grenblokk?
- R-tap eller Q som et tegn på tidligere hjerteinfarktskader
- S i leder I, II og III (S I S II S III- type) eller S i I og Q i III (S I Q III- type) som et tegn på akutt høyre hjertebelastning (f.eks. Som lungeemboli )
Opphisselse regresjon
-
Tegn på iskemi
- Hjerteinfarkt? (ST-segmenthøyde> 0,1 mV over bakveggen eller> 0,2 mV over frontveggen i to tilstøtende ledninger. Kvelning T)
- Angina pectoris (ST-segmentdepresjon)
- Elektrolytt ubalanser
- Varighet av QT-intervall, hvis det er langvarig, er det en risiko for ondartede arytmier
Null linje
Nullinjen er også kjent som den permanente isoelektriske linjen . Det oppstår når det ikke er noen potensiell forskjell mellom to opptakspunkter (ingen elektrisk aktivitet i hjertet) og derfor verken et positivt eller et negativt utslett kan sees. Det er typisk for asystole .
Stedstype
Posisjonstypen angir retningen i hvilken den elektriske eksitasjonen forplanter seg fra hjertets bunn til hjertets topp i forhold til kroppsaksen (elektrisk hjerteakse). På den ene siden kan den gi informasjon om den anatomiske posisjonen til hjertet i thorax, på den andre siden om asymmetrisk fortykning av hjertemuskelen i tilfelle kronisk stress eller som et tegn på en økning i størrelse i tilfelle av akutt stress (f.eks. høyre posisjonstype i en akutt lungeemboli ).
Fysiologisk er det en bratt til venstre type, med en bratt type som dominerer hos nyfødte. Med økende alder roterer hjertets elektriske akse mot venstre, slik at eldre mennesker vanligvis har en venstre type.
Den enkleste og raskeste måten å bestemme type posisjon på er å se på leddene I og aVF. Hvis begge er positive, kan bare fysiologiske situasjonstyper vurderes, og bare i visse spørsmål er det fremdeles relevant å skille dem nøyaktig fra hverandre, noe man uansett gjør i fred. For nøddiagnostikk er dette imidlertid en veldig nyttig tilnærming for raskt å evaluere en EKG. Hvis jeg eller aVF eller til og med begge er negative, kan enten EKG reverseres, dvs. polariteten er omvendt. H. feil anvendt, eller mer eller mindre alvorlige patologier må tas i betraktning og følgende skjema brukes til å bestemme den nøyaktige stedstypen.
Ved hjelp av Cabrera-sirkelen , som vanligvis er tegnet på hver EKG-linjal, som et bilde foran øynene dine, ser du først etter ledningen med den største R-bølgen i leddene (Einthoven og Goldberger). For eksempel, hvis dette er ledningen aVF, sammenlignes det med R-bølgene til ledningene ved siden av Cabrera-sirkelen, i dette tilfellet II og III. Hvis derivat II er større enn III, er det en bratt type, omvendt en riktig type. Alternativt ser du etter den vertikale linjen til aVF, dvs. I, og ser om dette er positivt eller negativt. Hvis dette er positivt, er det igjen en bratt type, ellers en riktig type. For å kunne inkludere derivatet aVR i bestemmelsen av stedstypen, speiles det på den isoelektriske linjen. Noen EKG registrerer uavhengig den resulterende −aVR-ledningen uavhengig, men stort sett måles bare R-bølgen.
Et veldig spesielt, men ikke nødvendigvis patologisk tilfelle, er den såkalte sagittaltypen, som oppstår når den elektriske hjerteaksen beveger seg ut av det normale frontplanet og begynner å stå vinkelrett på den. Dette merkes av S- eller Q-bølger i I, II og / eller III, f.eks. B. den såkalte S1Q3-typen eller S1S2S3-typen. Metoden som er skissert ovenfor vil i dette tilfellet også generere en klassisk type posisjon, men dette ville være objektivt feil, så slike endringer bør observeres spesielt i det mistenkte området for mulig lungemboli eller stress i høyre hjerte.
Opphissingsforstyrrelser
Atrieflimmer
En atrieflimmer kan gjenkjennes ved en absolutt arytmi i kammeret, QRS-kompleksene følger tilfeldig varierende intervaller for hverandre. P-bølgen er ikke til stede, i stedet ser man ofte en liten skjelving i grunnlinjen, som av og til skiller seg lite fra den normale, målerelaterte skjelven i kurven. Hvis atrieflimmer har eksistert lenge, kan den isoelektriske linjen også gå jevnt.
Atriell blafring
Ved typisk atrieflimmer har ledninger II, III og aVF vanligvis et veldig karakteristisk sagtannsmønster av grunnlinjen.
Ledningsforstyrrelser
Atrioventrikulær blokk (AV-blokk)
En AV-blokk I ° (første grad) kan gjenkjennes ved en utvidelse av PQ-intervallet til over 0,2 s.
I tilfelle AV-blokk II ° type 1 (også kalt Wenckebach eller Mobitz I) blir PQ-intervallet lenger fra tid til annen, da mislykkes et QRS-kompleks fullstendig, og en annen P-bølge følger, denne gangen med et QRS-kompleks. I AV-blokk II ° type 2 (også kalt Mobitz eller Mobitz II) (oppkalt etter kardiologen Woldemar Mobitz ), mislykkes et QRS-kompleks plutselig uten at PQ-intervallet blir lenger. Hvis hvert andre QRS-kompleks mislykkes, kan både Wenckebach- og Mobitz-blokker være til stede.
I tilfelle AV-blokk III ° overføres ikke atriell eksitasjon (P-bølge) til ventrikkelen. Hvis det er en sekundær pacemaker i området til hjertekammeret ( AV-node , bunt av His , hvis den er defekt, Tawara-låret ), går inn . Denne alternative ventrikulære rytmen har bare en hastighet på rundt 40 slag per minutt eller tregere. Pasientens puls er tilsvarende lav. EKG viser regelmessige P-bølger og, uavhengig av dette og mye langsommere, relativt brede ventrikulære komplekser.
Siden en AV-blokk II ° Mobitz kan degenerere til en AV-blokk III °, kan det være nødvendig å skaffe en pacemaker . Det avhenger imidlertid av andre faktorer, for eksempel forekomsten av symptomer som svimmelhet osv., Om en pacemaker faktisk skal brukes. Utholdenhetsidrettsutøvere diagnostiseres i økende grad med AV-blokkeringer i grad I og II (sistnevnte veldig sporadisk, ofte om natten), som er relatert til endringer i det autonome nervesystemet og krever bare regelmessige oppfølgingskontroller, men gir ikke noen begrensninger på fysisk aktivitet.
AV-blokker III. 3. grad gjør innføring av en pacemaker helt nødvendig.
Pakke grenblokk
Av en komplett buntgrenblokk, kalles QRS-varighet> 0,12 s, ufullstendig blokk med QRS-bredde er 0,1 til 0,12 s. Det er mulig, avhengig av den låste buntgrenen , høyre buntgrenblokk , venstre buntgrenblokk , og Det kan skilles mellom venstre fremre og venstre bakre hemiblocks .
Pre-eksitasjonssyndrom
Hvis det er en ekstra elektrisk forbindelse mellom atriene og ventriklene ved siden av AV-noden, kan ventrikkelen bli opphisset for tidlig. I EKG er det en liten positiv bølge (rampeformet oppgang) rett foran QRS-komplekset, den såkalte delta-bølgen. Et eksempel på AV-reintry takykardi med pre-eksitasjon er WPW syndrom .
Opphisselse regresjon
EKG-tegn på regresjon er ST-segmentet og T-bølgen og, hvis til stede, U-bølgen.
Hjerteinfarkt
Et omfattende (transmural) akutt hjerteinfarkt manifesterer seg vanligvis i en horisontal ST-høyde (ST elevation myocardial infarction, a myocardial infarction with ST elevation). Hjerteanfall uten ST-forhøyning er også mulig, såkalte ikke-transmurale infarkter (eller ikke-ST høyde hjerteinfarkt, NSTEMI ).
Infarkt kan lokaliseres ved hjelp av EKG. Ledninger I, aVL, V1–5 indikerer fremre vegg, II, III og avF indikerer undervegg. En tilsvarende ST-depresjon vises i ledningene som ikke er berørt. I tillegg kan infarktets tidsforløp bestemmes, som viser typiske endringer i forskjellige stadier.
Elektrolytt ubalanser
Hyperkalsemi manifesterer seg i et forkortet QT- segment, og hypokalsemi i et forlenget QT-segment.
En hyperkalemi kan (teltformet) øke T-bølgen og for å forkorte QT-intervallledningen. En hypokalemi kan føre til en ST-segmentdepresjon med forekomst av en U-bølge, en QRS som utvides til en flatning av T-bølgen og en forlengelse av QT-intervallet (forsiktighet: Torsade de pointes ).
Medisiner
En hel rekke medikamenter kan endre regresjonen av opphisselse. Forlengelser av QT-varigheten (f.eks. Amiodaron ) er ofte forbundet med risikoen for farlige arytmier. Digitalis forårsaker ufarlig dalforming av ST-segment.
QT syndrom
En frekvenskorrigert forlengelse av QT-intervallet, QT-syndromet eller det lange QT-syndromet , kan føre til truende hjertearytmier. Det korte QT-syndromet , som også er assosiert med ondartede arytmier, er mye mindre vanlig .
Hjertestørrelse
Atriell hypertrofi
Atriene blir eksitert jevnt og omtrent radialt gjennom arbeidsmusklene, uten et spesifikt ledningssystem som i ventriklene. Den avgjørende faktoren er avstanden fra sinusknutepunktet: den første delen av P-bølgen gjenspeiler aktiviteten til høyre atrium, den andre den til venstre atrium.
- P-dextroatriale (= P-pulmonale): I tilfelle av høyre atriell hypertrofi økes P-bølgen i II, III, aVF og V1 over 0,20 mV og utvides ikke.
- P-sinistroatriale: Med hypertrofi i venstre atrium øker P-området (vektoren P) proporsjonalt med atriell hypertrofi; På grunn av de forlengede ledningsbanene forlenges imidlertid P-varigheten (P-bredden) med 0,11 sek. P-bølgen har ofte doble topper (spesielt i I, II, V6), mens P-høyden vanligvis ikke øker.
- P-biatriale: Hvis begge atriene påvirkes, er det i tillegg til høyden til den første delen av P-bølgen en veldig uttalt P-bølgeforlengelse og doble topper. I brystveggen fører V1 og V2, vinkelen α mellom de to P-komponentene blir brattere (over 45 °) når belastningen på høyre atrium øker.
Domenene til ekkokardiogrammet (USKG) er måling av atriell dilatasjon og diagnostisering av masser, ventil- og septaldefekter. I motsetning til elektroroatriogrammet (atriell EKG) kan ingen grenseverdier for atriell hypertrofi spesifiseres for USKG, og heller ikke for volumetri av høyre atrium.
Ventrikulær hypertrofi
Sokolow-Lyon-indeksen er et tegn på utvidelsen av ventriklene . Mindre vanlig er Lewis-indeksen (venstre ventrikkel) og Whitebock-indeksen (høyre ventrikkelhypertrofi).
Spesielle egenskaper hos barn
De fleste normale verdiene beskrevet ovenfor refererer til voksne. I løpet av barns utvikling skjer funksjonelle og strukturelle endringer i hjertet. Standard EKG-verdier hos barn og ungdom skal generelt vurderes ut fra alder. Det er typiske persentilkurver for mange normverdier . De to mest merkbare forskjellene hos barn er hjertefrekvens og holdningstype. Barn har vanligvis betydelig høyere hjertefrekvens enn voksne. Hos nyfødte er en hjertefrekvens <100 slag / min kjent som bradykardi . På grunn av den høyere hjertefrekvensen er også PQ-intervallet, QRS-bredden og QT-tiden forkortet til forskjellige grader sammenlignet med voksne. Mens nyfødte fremdeles viser en riktig type som en posisjonstype, migrerer denne lenger og lenger mot venstre i løpet av utviklingen fram til puberteten til den når en normal posisjonstype for voksne (se ovenfor).
litteratur
- Marc Gertsch: EKG . Springer, Berlin 2008, ISBN 978-3-540-79121-8 .
- Rainer Klinge: Elektrokardiogrammet . Thieme, Stuttgart 2002, ISBN 3-13-554008-1 .
- Rainer Klinge, Sybille Klinge: Practice of EKG evaluering . Thieme, Stuttgart 2003, ISBN 3-13-596805-7 .
- Udo Klaus Lindner (oversetter), Dale B. Dubin: Rask tolkning av EKG. Et programmert kurs. Springer, Berlin / Heidelberg / New York 1975; 6., fullstendig revidert og utvidet utgave, ibid 1995, ISBN 3-540-58529-X .
- Thomas Horacek: EKG-treneren: Et didaktisk guidet selvstudiekurs med 200 eksempler på EKG-er . Thieme, Stuttgart 2007, ISBN 978-3-13-110832-6 .
- Hans-Peter Schuster, Hans-Joachim Trappe: EKG-kurs for Isabel . Thieme, Stuttgart 2005, ISBN 3-13-127284-8 .
- Susanne Hahn: EKG. I: Werner E. Gerabek , Bernhard D. Haage, Gundolf Keil , Wolfgang Wegner (red.): Enzyklopädie Medizingeschichte. de Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4 , s. 339 f.
weblenker
- EKG - online
- Fokus EKG
- Nettbasert kurs i EKG-tolkning
- EKGpedia: EKG kurs og lærebok
- Instruksjoner for et 3-kanals EKG med serielt grensesnitt
- Historisk oversikt over Institutt for medisinsk etikk og medisinens historie ( Ruhr University Bochum )
- En (ikke så) kort historie med elektrokardiografi
- PysioBank - en gratis vitenskapelig database med fysiologiske signaler (her ekg)
- EKG trening
Individuelle bevis
- ^ Pschyrembel Clinical Dictionary. CD-ROM versjon 2002.
- ^ AD Krahn et al.: Kostnadsimplikasjoner av teststrategi hos pasienter med synkope: randomisert vurdering av synkope-prøve (RAST). I: J Am Coll Cardiol . 42 (3), 2003, s. 495-501.
- ↑ B. Ismer: Utnyttelse av Esophageal Venstre Hjerte elektro i Cardiac resynkronisering og AV-blokk pasienter. Offenburg University of Applied Sciences, Offenburg 2013, ISBN 978-3-943301-08-3 .
- ^ Andrew RJ Mitchell, Pierre Le Page: Bor med håndholdt EKG . I: BMJ Innovations . teip 1 , nei 2 , 1. april 2015, ISSN 2055-8074 , s. 46–48 , doi : 10.1136 / bmjinnov-2014-000029 ( bmj.com [åpnet 23. september 2018]).
- ↑ Deutscher Ärzteverlag GmbH, redaksjon for Deutsches Ärzteblatt: EKG-måleenhet og falldeteksjon innebygd i den nye Apple-klokken . ( aerzteblatt.de [åpnet 23. september 2018]).
- ↑ AliveCor. Hentet 23. september 2018 .
- ^ Mulighet for å bruke mobil EKG-opptaksteknologi for å oppdage atriefibrillering i lavressursinnstillinger . I: Global Heart . teip 12 , nei. 4 , 1. desember 2017, ISSN 2211-8160 , s. 285–289 , doi : 10.1016 / j.gheart.2016.12.003 ( sciencedirect.com [åpnet 23. september 2018]).
- ^ DocCheck-Flexikon: P-bølge .
- ↑ Th. Horacek: EKG-treneren. Thieme, 2003, ISBN 3-13-110831-2 .
- ^ Hans-Christian Pape, Armin Kurtz, Stefan Silbernagl: Fysiologi. 5. utgave. Georg Thieme Verlag, Stuttgart 2007, s.166.
- ↑ Keller / Wiskott (red.): Pediatrics Textbook . 5. utgave. Georg Thieme, Stuttgart / New York 1984, ISBN 3-13-358905-9 , pp. 22.5 .
- ↑ Herbert Renz-Polster, Steffen Krautzig: Grunnleggende lærebok internmedisin. 4. utgave. Elsevier, 2008, ISBN 978-3-437-41055-0 .
- ^ A b F. Praetorius, G. Neuhaus: Å vurdere den hemodynamiske situasjonen fra atrielt elektrokardiogram . Spesialtrykk. I: Arkiv for sirkulasjonsforskning . teip 53 , 1967, s. 131–146 ( gmxhome.de [PDF; 338 kB ; hentet 23. september 2010] Engelsk sammendrag): “6. På grunnlag av elektrofysiologiske betraktninger tolkes den potensielle økningen i P som en konsekvens av selve atriale hypertrofi "
- ^ W. Voelker et al.: Strukturert datasett for dokumentasjon av funn i ekkokardiografi - Versjon 2004 . I: German Society for Cardiology - Heart and Circulatory Research e. V. på vegne av Kommisjonen for klinisk kardiologi (red.): Zeitschrift für Kardiologie . teip 93 , 13. desember 2004, s. 987-1004 , doi : 10.1007 / s00392-004-0182-1 ( dgk.org [PDF; 569 kB ; åpnet 23. september 2010] English summary).
- ^ Roberto M. Lang et al.: Anbefalinger for kammerkvantifisering . I: European Society of Cardiology (Ed.): Eur J Echocardiography . teip 7 , nei. 2 , 17. februar 2006, s. 101 , doi : 10.1016 / j.euje.2005.12.014 (engelsk, oxfordjournals.org [PDF; 3.2 MB ; hentet 23. september 2010] Gratis fulltekst): "det er for lite fagfellevurdert validert litteratur til å anbefale normale RA-verdier (høyre atrium) på dette tidspunktet"
- ^ Rainer Klinge: Elektrokardiogrammet . 7. utgave. Thieme, Köln 1997, ISBN 3-13-554007-3 , s. 161 ff .
- Ika Angelika Lindinger, Thomas Paul (red.): EKG hos barn og ungdom: Grunnleggende EKG-informasjon, hjertearytmier, medfødt hjertefeil hos barn, ungdom og voksne . 7., fullstendig revidert. Utgave. Thieme, Stuttgart 2015, ISBN 978-3-13-475807-8 .